Опухоль Вильмса (нефробластома) - краткая информация
Опухоль Вильмса (нефробластома) - это рак почек очень высокой степени злокачественности. В этом тексте Вы получите важную информацию о болезни, о её формах, как часто ею заболевают дети и почему, какие бывают симптомы, как ставят диагноз, как лечат детей и какие у них шансы вылечиться от этой формы рака.
автор: Maria Yiallouros, редактор: Dr. Natalie Kharina-Welke, Разрешение к печати: Prof. Dr. med. Norbert Graf, Переводчик: Dr. Natalie Kharina-Welke, Последнее изменение: 2024/09/05 https://dx.doi.org/10.1591/poh.wilms-patinfo.kurz.1.20120611
Оглавление
- Что такое опухоль Вильмса?
- Как часто встречается опухоль Вильмса у детей?
- Почему дети заболевают нефробластомой?
- Какие бывают симптомы болезни?
- Как диагностируют опухоль Вильмса?
- Как составляют план лечения?
- Как лечат опухоль Вильмса?
- По каким протоколам и лечебным регистрам лечат детей?
- Какие шансы вылечиться от опухоли Вильмса?
Что такое опухоль Вильмса?
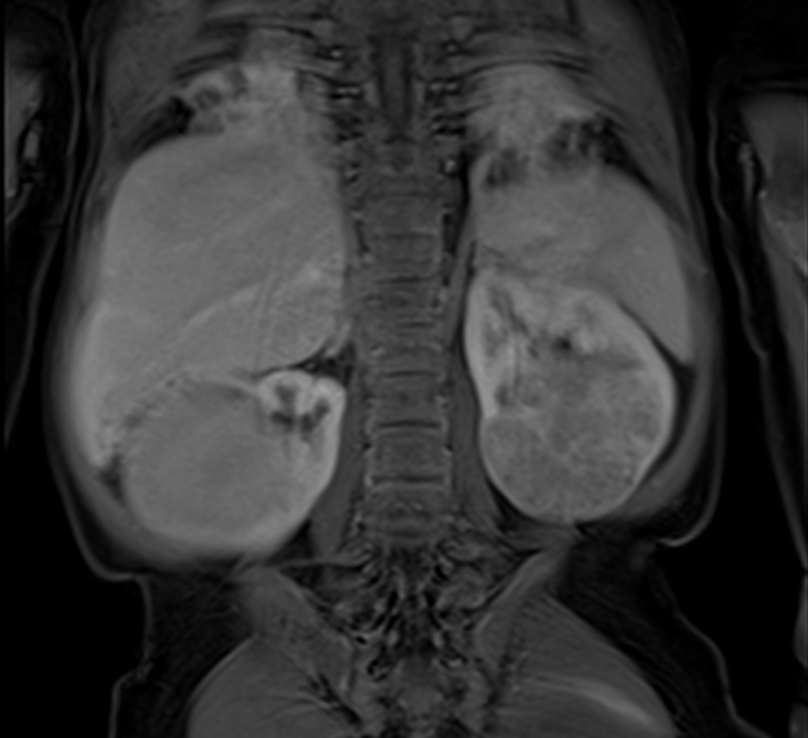
Опухоль Вильмса – это очень высокозлокачественная солидная опухоль почек. Она также называется нефробластома (часть слова „нефро“ обозначает почку, а „бластома“ обозначает опухоль). Своё название опухоль получила от имени немецкого хирурга из Гейдельберга Макса Вильмса. На рубеже прошлого века Макс Вильмс занимался этой болезнью и впервые её подробно описал.
Опухоль Вильмса возникает из мутировавшей примитивной [примитивный] ткани. Ткань этой опухоли напоминает эмбриональную ткань почек, то есть такую, которая начинает развиваться в период внутриутробного развития организма, и может состоять из разных видов ткани. Чаще всего опухоль почек содержит клетки-предшественники почек (бластема). Но в ней также могут быть и другие типы тканей, которые успели созреть в разной степени, например, соединительная ткань, мышечная, хрящевая и эпителиальная ткань. Поэтому нефробластому также называют „смешанной опухолью“.
Злокачественность нефробластомы состоит в том, что она очень быстро растёт и начинает рано давать метастазы. Примерно у 15 % детей уже есть метастазы в тот момент, когда им ставят диагноз опухоли Вильмса. По статистике в Германии это всего 11% детей, так как в стране очень развита система профилактического осмотра детей. Большая часть метастаз находится в лимфоузлах [лимфатические узлы] вокруг почек, а также в лёгких. В единичных случаях метастазы находят в печени. Если болезнь на поздней стадии, то метастазы находят также в костях, в центральной нервной системе и за пределами брюшной полости. Примерно у 5% детей опухоль Вильмса с самого начала вырастает сразу в двух почках, а не в одной. В этих случаях ткань, из которой вырастает нефробластома, это так называемые нефрогенные остатки. То есть это незрелая эмбриональная почечная ткань, которая считается предшественником опухоли Вильмса.
Чаще, чем при других онкологических болезнях в детском возрасте, нефробластомой болеют дети с определёнными аномалиями (дефектами развитя) и/или с наследственными синдромами рака (подробнее см. раздел о причинах болезни).
Как часто встречается опухоль Вильмса у детей?
Из всех видов рака у детей и подростков опухоль Вильмса (нефробластому) находят у примерно 5,4% у детей в возрасте от 0 до 14 лет, или соответственно у 4,2% детей и подростков в возрасте от 0 до 17 лет. Это самая частая опухоль почек у детей и в целом она считается одной из наиболее распространённых сόлидных опухолей [солидная опухоль]. В Германии по данным детского ракового регистра (Deutsches Kinderkrebsregister, работает в г. Майнц) нефробластомой ежегодно заболевает около 95 детей и подростков в возрасте до 18 лет (новые случаи). Иными словами по статистике из 1.000.000 детей в возрасте до полных 17 лет эту болезнь ежегодно находят у 8-9 детей.
Так как опухоль Вильмса – это эмбриональная [эмбриональный] опухоль, то ею чаще всего болеют дети в раннем возрасте. Около 60 % заболевших – это дети от года до четырёх лет, 15 % - младенцы грудного возраста. Средний возраст заболевших - 3 года. Девочки болеют немного чаще, чем мальчики. Но опухоль Вильмса также бывает у детей старшего возраста и подростков. Взрослые заболевают очень редко.
Почему дети заболевают нефробластомой?
Никто точно не знает, почему у детей появляется опухоль Вильмса. Но исследования показали, что определёные гены и хромосомы, когда они изменяются, влияют на появление опухоли. Сегодня больше всего изучен так называемый ген 1 опухоли Вильмса [ген WT1] на одиннадцатой хромосоме. Он важен для нормального развития почек у детей. И если в нём происходят какие-то изменения, то могут появляться опухоли и/или другие аномалии (дефекты развития). Учёные также нашли другие гены на одиннадцатой хромосоме и на других хромосомах, которые участвуют в процессе образования опухоли Вильмса. Если в ДНК происходят другие мутации, то они также увеличивают предрасположенность к появлению нефробластомы. Данные из современных исследований говорят о том, что сначала должно произойти и совпасть несколько генетических изменений (мутаций), прежде чем вырастает опухоль Вильмса.
Опухоль Вильмса часто находят у детей (примерно 10-15 %), у которых есть одна из наследственных болезней. Специалисты такие болезни называют наследственные опухолевые синдромы, потому что у них есть предрасположенность к появлению разных опухолей. Наследственными опухолевыми синдромами, у которых может быть связь с нефробластомой, являются, например, синдром WAGR, синдром Беквита-Видемана, гемигипертрофия, синдром Дениса Драша, синдром Перлмана и другие, ещё более редкие синдромы. Все эти болезни играют роль лишь у небольшого количества пациентов. У них есть не только повышенная предрасположенность к злокачественным опухолям. Эти синдромы также сопровождают разные аномалии развития органов.
Кроме того есть семьи, где часто заболевают нефробластомой из-за определённой наследственной предрасположенности. При этом у человека нет какой-либо аномалии развития органов, что обычно наблюдается при синдромах. В целом это около 1-2% всех детей с опухолью Вильмса, в основном у них болезнь поражает две почки (билатеральная нефробластома). У большинства детей опухоль Вильмса появляется впервые (врачи используют в этом случае термин "спорадически"). То есть у них нет ни врождённого ракового синдрома, ни какой-то другой семейной предрасположенности. По современным научным данным нет связи между появлением нефробластомы и факторами окружающей среды (экологические факторы).
Полезно знать: для детей, у которых есть определённая генетическая предрасположенность к возможному появлению опухоли Вильмса, работают специальные скрининговые программы по выявлению возможных опухолей на ранней стадии. Также им необходимо пройти генетическую консультацию у врача-антропогенетика (см. раздел „Как ставят диагноз болезни“).
Какие бывают симптомы болезни?
Сначала из-за опухоли Вильмса у детей ничего не болит и они ни на что не жалуются. Чаще всего у заболевших детей появляется толстый животик и он как бы „выбухает“ вперёд. Родители объясняют это хорошим аппетитом. Примерно у 10% детей на одном из плановых медицинских осмотров педиатр совершенно случайно находит опухоль после прощупывания живота. При этом у ребёнка нет никаких симптомов. Редко первым симптомом болезни у ребёнка бывают боли в животе, или у него появляется кровь в моче [гематурия]. У некоторых детей появляются боли в спине и это может указывать на опухоль в почках. Также у ребёнка может появиться высокая температура, расстройство пищеварения (например, запор, или понос), потеря веса, высокое давление, а также кашель из-за метастазов [метастазы] в лёгких. Кроме того, необходимо внимательно следить, если у ребёнка есть определённые аномалии в развитии некоторых органов, или один из генетических синдромов (подробнее см. раздел "Почему дети заболевают нефробластомой?“).
Как диагностируют опухоль Вильмса?
Если история болезни ребёнка (анамнез) и результаты наружного осмотра [наружный осмотр] вызывают у педиатра подозрение, что у ребёнка опухоль Вильмса или какая-то другая опухоль почек, то врач направляет ребёнка в клинику, в которой есть специализация по этой форме рака (клиника детской онкологии). Потому что, если подозревают опухоль почек, то необходимо провести разные анализы и исследования. Во-первых, для того, чтобы подтвердить предполагаемый диагноз. Во-вторых, если диагноз подтверждается, то специалисты должны выяснить, какой конкретно тип опухоли у ребёнка и насколько болезнь успела распространиться по организму. Только ответив на эти вопросы, можно оптимально спланировать тактику лечения и давать прогноз болезни.
Какая визуальная диагностика необходима, чтобы найти опухоль?
Кроме наружного осмотра самым важным для постановки диагноза являются такие методы диагностической визуализации как ультразвуковое исследование (УЗИ), магнитно-резонансная томография (МРТ), в некоторых случаях компьютерная томография (КТ, иногда выполняют с контрастным веществом [контрастное вещество], иногда без). С их помощью опухоль Вильмса можно отличить от других заболеваний почек с достоверностью 95% и выше. К другим болезням почек относятся, например, такие опухоли почек, которые вырастают из собственной почечной ткани, как светлоклеточная саркома, рабдоидная опухоль, почечно-клеточный рак, врождённая мезобластическая нефрома, а также другие очень редкие опухоли почек. Также в почках редко вырастают другие злокачественные опухоли, например, лимфома, нейробластома и очень редко саркома. По снимкам специалисты могут очень точно определить размер опухоли, и насколько она уже успела разойтись по организму, то есть определить стадию болезни.
Условия для постановки максимально точного диагноза: эти исследования по визуализации опухоли должны выполняться на аппаратуре с очень хорошим качеством снимков и их должен делать опытный специалист. Это особенно важно, так как в Европе, в отличие от Северной Америки, результаты гистологического анализа опухоли для подтверждения точного диагноза (то есть берут образец ткани опухоли и потом исследуют его под микроскопом), как правило, делают после предварительного медикаментозного лечения (предоперационная химиотерапия) (см. раздел об анализе образцов опухолевой ткани).
Дополнительная диагностика для подтверждения диагноза и для поиска метастазов
Иногда одной визуализации опухоли недостаточно, чтобы точно отличить опухоль Вильмса от других видов рака, например, от нейробластомы. В этом случае специалисты делают дополнительную диагностику. Например, чтобы отличить нефробластому от нейробластомы используется такой метод визуализации как сцинтиграфия с MIBG с введением меченого слаборадиоактивного йода 123-I (в медицине он называется "метайодбензилгуанидин", у специалистов принято его сокращение MIBG или МЙБГ), другое название для этого вида диагностики сцинтиграфия с MIBG. Либо в организме ищут такие определённые опухолевые маркеры, которые есть, если ребёнок заболел нейробластомой, но их нет, если ребёнок заболел опухолью Вильмса.
Вся остальная диагностика выполняется для того, чтобы найти возможные метастазы, либо удостовериться, что их в организме нет. Для поиска метастазов в лёгких делают компьютерную томографию грудной полости. Если подозревают, что метастазы есть в печени, в брюшной полости или в головном мозге, то делают магнитно-резонансную томографию.
Какие анализы и исследования делают до начала лечения?
В зависимости от того, какой вид лечения планируется, до его начала специалисты могут сделать дополнительные анализы и исследования, чтобы проверить, как работают те или иные органы. Перед курсами химиотерапии [химиотерапия] в первую очередь проверяют, как работает сердце и делают ЭхоКГ - эхокардиограмма. Также проверяют слух (аудиометрия) и с помощью методов диагностики ядерной медицины смотрят, как работают почки. Если во время лечения происходят какие-то изменения, то с помощью этих исходных данных специалисты могут лучше оценить ситуацию и сделать необходимые корректировки.
Анализы образцов ткани (биопсия)
Если снимки однозначно подтверждают диагноз, то биопсию делают только после курса предоперационной [предоперационный] химиотерапии. Затем ткань опухоли исследуют под микроскопом (гистологический анализ) и делают молекулярно-генетический анализ. Образцы ткани опухоли берут во время операции, когда удаляют опухоль. Только в редких сомнительных случаях биопсию делают в самом начале - трепанобиопсия или биопсия тонкой иглой.
Полезно знать: не все из названных нами исследований надо обязательно делать каждому ребёнку. Бывает, что могут потребоваться другие исследования, которые мы здесь не называли. Лучше всего уточнить у лечащего врача или у специалистов, которые ведут Вашего ребёнка, какая именно диагностика запланирована и почему она необходима для Вашей конкретной ситуации.
Скрининг для пациентов с генетической предрасположенностью и повышенным риском к появлению опули
У детей, у которых есть определённая наследственная предрасположенность к онкологическому заболеванию, в медицине это называется наследственные опухолевые синдромы (см. раздел о причинах болезни), может появиться опухоль Вильмса и/или нефробластоматоз (это предварительная ступень, с которой потом начинается нефробластома). Также у них может появиться двусторонняя опухоль (билатеральная нефробластома). Кроме того у детей с некоторыми наследственными синдромами (например, с таким, как синдром Дэниса Драша) очень рано могут появиться нарушения в работе почек или вообще почечная недостаточность.
Поэтому для детей с одним из заболеваний или аномалией в развитии почек, у которых есть повышенная предрасположенность к появлению опухоли Вильмса, рекомендуется один раз в квартал осмотр у врача и исследование УЗИ. При таких болезнях из-за повышенной вероятности появления опухоли с двух сторон односторонние нефробластомы лечат как двусторонние. Для всех детей с наследственным синдромом или семейной нефробластомой рекомендуется выполнить молекулярно-генетическое исследование и проконсультироваться у специалиста антропогенетика.
Как составляют план лечения?
После окончательного диагноза составляют план лечения. Чтобы составить максимально индивидуализированную программу лечения, специально подобранную для конкретного пациента (риск-адаптированная терапия), команда лечащих врачей должна учитывать определённые факторы. Эти факторы влияют на прогноз болезни у конкретного ребёнка (так называемые прогностические факторы или факторы риска).
Важнейшие прогностические факторы у детей с опухолью Вильмса это:
- стадия болезни: то есть насколько опухоль успела распространиться по организму на момент постановки диагноза, и в каком объёме её можно было удалить во время операции;
- вариант нефробластомы: здесь важны результаты гистологического анализа. По ним можно понять, как опухоль растёт, то есть какая у неё степень злокачественности.
Кроме этого учитывается, как опухоль отвечает на химиотерапию и какие у неё молекулярно-генетические [молекулярно-генетический] свойства. Разные факторы (в зависимости от их значения) учитываются при составлении плана лечения. Для каждого пациента прорабатывают индивидуальную тактику терапии, чтобы получить максимально эффективные результаты лечения.
Все эти факторы учитываются в разноой степени при составлении плана лечения, чтобы в каждом конкретном случае выбрать наиболее адекватную терапию и получить максимально эффективный результат.
Какие бывают стадии болезни? Классификация опухоли Вильмса
Стадия болезни у ребёнка на момент постановки диагноза – это важный критерий для выбора тактики лечения. Классификация опухоли Вильмса по разным стадиям учитывает, ушла ли опухоль за пределы капсулы, или нет; попали ли опухолевые клетки в кровеносные сосуды или в соседние лимфатические узлы, или нет; есть ли уже отдалённые метастазы, или нет; и наконец, опухоль выросла в одной почке, или в обеих.
Также важным критерием для определения стадии болезни является, можно ли было полностью удалить опухоль во время операции, или нет. Именно поэтому точно оценить стадию болезни можно только после операции. До начала лечения по снимкам во время постановки диагноза специалисты сначала выставляют предварительную стадию болезни. Опухоли делят на локализированные в одной почке (то есть выросли только там), на опухоли с метастазами, и на опухоли, которые выросли сразу в двух почках.
В Германии опухоль Вильмса принято делить на пять разных стадий, которые разработало Международное Общество Детских Онкологов SIOP (смотри таблицу ниже).
|
Стадия болезни |
Определение стадии |
|---|---|
|
Стадия I |
Опухоль ограничена почкой. Опухоль не выходит за пределы капсулы. Опухоль можно полностью удалить. |
|
Стадия II |
Опухоль вышла за пределы почки. Опухоль можно полностью удалить. В лимфатических узлах опухолевых клеток нет. |
|
Стадия III |
Опухоль невозможно удалить полностью или в близлежащих лимфатических узлах есть опухолевые клетки или произошёл разрыв опухоли (ткань опухоли разорвалась). Отдалённых метастазов нет. |
|
Стадия IV |
Есть отдалённые метастазы, в частности, в лёгких, в печени, в костях и/или в головном мозге. |
|
Стадия V |
Опухоль в обеих почках (двусторонняя нефробластома). |
Пояснения к классификации стадий: Стадии IV и V специалисты определяют как локальную стадию, т.е. болезнь ещё не разошлась по организму (в классификации такими стадиями являются стадии с I по III). Это делается намеренно, потому что от этого зависит, какое лечение выбрать после операции. Если у ребёнка двусторонняя опухоль Вильмса, то болезнь определяют как самую высокую локальную стадию, это важно для выбора постоперационного лечения.
Какие бывают гистологические варианты опухоли Вильмса?
Опухоль Вильмса может иметь очень разное гистологическое строение. Гистологическое строение зависит от того, из какой ткани возникла опухоль и насколько созревшими (специалисты используют термин дифференцированный) являются клетки этой ткани. А от самого строения опухолевой ткани зависит, насколько хорошо опухоль будет поддаваться лечению и какой прогноз болезни можно ожидать. Именно поэтому для планирования тактики лечения принципиально знать конкретный гистологический вариант опухоли Вильмса (подтип опухоли Вильмса). И вообще, заболел ли ребёнок нефробластомой, или у него какой-то другой вид опухоли.
В зависимости от того, как ткань опухоли выглядит под микроскопом, то есть какие у неё гистологические особенности, опухоли Вильмса делят на три большие группы. Эти группы описывают степень злокачественности болезни:
- нефробластома низкой степени злокачественности (благоприятное гистологическое строение)
- нефробластома средней (или промежуточной) степени злокачественности (стандартное гистологическое строение)
- нефробластома высокой степени злокачественности (неблагоприятное гистологическое строение)
Специалисты анализируют, какой именно вариант опухоли Вильмса они нашли и определяют его к одной из этих групп. Точная классификация опухоли зависит от того, брали ли опухолевую ткань на анализ до начала курса химиотерапии, или после химиотерапии. В Германии и в других европейских странах у большинства детей опухоль удаляют после предоперационного [предоперационный] курса химиотерапии и затем её исследуют.
Как лечат опухоль Вильмса?
Детей с опухолью Вильмса должны лечить только врачи из детских клиник со специализацией по детской онкологии. Именно там работают высококвалифицированные специалисты (врачи, медсёстры) со специализацией по детской онкологии, которые владеют современными программами терапии. Также в таких больницах врачи разного профиля входят в разные рабочие группы. Все врачи постоянно находятся в тесном контакте, они вместе обсуждают и ведут своих пациентов и составляют планы лечения. Все программы терапии регулярно усовершенствуются.
Цель любой программы терапии – вылечить ребёнка в максимально щадящем режиме и одновременно максимально (насколько возможно) снизить риски возможных побочных осложнений во время лечения и отдалённых последствий после его завершения.
Какие виды лечения применяются
В лечении детей с опухолью Вильмса специалисты в первую очередь комбинируют такие методы как операция и химиотерапия. В редких случаях дети дополнительно получают лучевую терапию.
Чаще всего лечение начинается с химиотерапии [химиотерапия]. Цель химиотерапии - уменьшить размер опухоли и сделать её более операбельной. У некоторых детей лечение начинают с операции [операция]. Цель хирургического вмешательства - удалить опухоль и метастазы, если они есть. Обычно после операции делают ещё дополнительный курс химиотерапии. В зависимости от того, какую стадию болезни выставили специалисты после операции и есть ли у ребёнка метастазы, может потребоваться ещё облучение на регион опухоли.
Выбор тактики лечения в каждом отдельном случае зависит от результатов гистологического анализа (т.е. какой именно вариант нефробластомы нашли у ребёнка) и от степени распространения опухоли после операции (стадия болезни). Чем более поздняя стадия и чем злокачественнее опухоль, тем тем более комплексным и более интенсивным будет лечение. Так как само лечение опухоли Вильмса может давать побочные осложнения, то дети во время лечения получают дополнительную поддержку, дополнительные медицинские меры, которые называются сопроводительная терапия. Сопроводительная терапия помогает предотвратить осложнения, либо пролечить их, если они появились. Здесь можно получить более подробную информацию о сопроводительной терапии, а также познакомиться с другими методами лечения.
Как проходит лечение
Международное общество детской онкологии SIOP и немецкое общество детской онкологии и гематологии GPOH рекомендуют следующие фазы лечения:
Химиотерапия до операции (предоперационный курс)
В Германии и в других европейских и неевропейских странах лечение для всех детей в возрасте от 6 месяцев до 16 лет начинается с химиотерапии. Опыт лечения пациентов показывает, что предоперационный курс химиотерапии обычно уменьшает размер опухоли. Поэтому после предоперационной химиотерапии опухоль легче оперировать. Также снижается опасность, что опухоль может разорваться (лопнуть) во время операции и опухолевые клетки разойдутся по всей брюшной полости. Кроме того благодаря такому подходу во многих случаях лучевая терапия после операции больше не нужна.
Чтобы убить по возможности все раковые клетки, используют комбинацию из нескольких препаратов. Эти медикаменты задерживают рост клеток (цитостатики) и являются наиболее эффективными в лечении опухоли Вильмса. В первую очередь это винкристин и актиномицин D. Некоторые дети (например, если опухоль дала метастазы или имеет высокую степень злокачественности) дополнительно получают антрациклиновый препарат (доксорубицин). Как правило, предоперационная химиотерапия длится четыре недели. Если у ребёнка опухоль дала метастазы, то курс длится шесть недель. Если опухоль двусторонняя, то химиотерапия продолжается до 12 недель.
Решение о продолжительности курса лечения у детей с двусторонней нефробластомой принимается индивидуально для каждого ребёнка. Потому что в этом случае цель - удалить опухоль с обеих почек и при этом сохранить обе почки. Для этого предоперационная химиотерапия может быть более интенсивной. В курс лечения назначаются дополнительные цитостатики (например, этопозид и карбоплатин). Такой же подход к лечению относится к детям, у которых есть наследственная предрасположенность к появлению нефробластомы (наследственный опухолевый синдром). В этом случае цель специалистов - сохранить по-возможности как можно больше работающей почечной ткани.
У младенцев младше 6 месяцев и у подростков старше 16 лет предоперационный курс химиотерапии не проводят. Потому что в этих возрастных группах дети заболевают другими видами опухолей почек (например, врождённая мезобластическая нефрома или почечно-клеточная карцинома), которые лечат по-другому. Здесь принципиальным моментом является операция, цель которой - получить образец ткани опухоли. После результатов исследования ткани патоморфологом, специалисты получают информацию о конкретном виде опухоли и определяют локальную стадию болезни. Только после этого они начинают лечение, необходимое для каждого конкретного случая.
Операция
Цель операции [операция] - удалить опухоль полностью, получить материал для гистологического и молекулярно-генетического [молекулярно-генетический] анализа, а также выяснить, насколько опухоль успела распространиться по организму.
Какую именно операцию будут делать ребёнку зависит от того, находится ли опухоль в одной почке, или в двух.
Если опухоль Вильмса выросла в одной почке (специалисты говорят в этом случае "унилатеральная нефробластома"), то, как правило, всю опухоль удаляют вместе с почкой. Этот вид операции называется нефрэктомия. В следующие недели и месяцы оставшаяся почка растёт и постепенно берёт на себя всю работу, которую ранее выполняла удалённая почка. Здесь важно, чтобы оставшаяся почка ребёнка больше не пострадала, например, из-за хронического воспаления. В некоторых случаях делают органосберегающую операцию, если опытный хирург может полностью вырезать опухоль из почки. Чаще всего в этом случае у ребёнка первая стадия болезни (см. раздел „Какие бывают стадии болезни?“).
Если опухоль изначально выросла в двух почках (двусторонняя нефробластома), или если у ребёнка очень высокая вероятность появления двусторонней нефробластомы (например, у ребёнка есть один из наследственных раковых синдромов), то лечащие врачи принимают индивидуальное решение по операции. То есть они будут выбирать такую тактику лечения, которая позволит сохранить, как минимум, одну из почек.
Если у ребёнка после предоперационного курса химиотерапии ещё есть метастазы в лёгких, то их также можно удалить во время операции. Здесь важно, чтобы любую операцию выполнял опытный детский хирург или опытный детский уролог.
Химиотерапия после операции (послеоперационный курс)
После операции химиотерапия, как правило, продолжается (послеоперационный курс). Только у тех детей с опухолью Вильмса низкой степени злокачественности, которая выросла только в одной почке и опухоль полностью удалили во время операции (I стадия болезни), лечение заканчивается операцией. Всех остальных детей продолжают лечить курсами химиотерапии. Как долго ребёнок будет получать химиотерапию и насколько интенсивнным будет курс лечения, зависит от конкретного варианта опухоли, какой был вес у опухоли к моменту операции, и какую локальную стадию болезни поставили специалисты.
Опухоли средней степени злокачественности без отдалённых метастазов (стадии болезни I до III) продолжают лечить комбинацией из двух цитостатиков (винкристин и актиномицин-Д). Если степень злокачественности очень высокая и стадия болезни поздняя, то комбинация цитостатиков может состоять из четырёх препаратов (например, доксорубицин, карбоплатин, этопозид и циклофосфамид). Курс химиотерапии может длиться один месяц (если у ребёнка опухоль Вильмса средней степени злокачественности и I стадия болезни). Лечение также может продолжаться от 8 до 10 месяцев (если степень злокачественности опухоли очень высокая, или есть остаточные метастазы после операции). Если у ребёнка двусторонняя нефробластома, то лечение может продолжаться один год, если патоморфолог нашёл в удалённой опухоли нефрогенные остатки (это эмбриональная "предраковая" ткань, из которой вырастает опухоль Вильмса).
Лучевая терапия
Благодаря новым более эффективным комбинациям из цитостатиков и введению предоперационного курса химиотерапии большинству детей больше не надо давать облучение. Только немногим пациентам после завершения химиотерапии и операции всё равно нужна лучевая терапия. Это дети, у которых опухоль Вильмса средней степени злокачественности на III стадии болезни, и дети с опухолью Вильмса высокой степени злокачественности от стадии болезни II и выше (подробнее см. раздел о „Как составляют план лечения?“).
Облучение на регион опухоли подаётся через кожу. Доза облучения может составлять от 15 до 30 грей (у специалистов принято сокращение "Гр") в зависимости от результатов гистологического [гистологический] анализа после операции. Если у ребёнка ещё есть остатки опухоли, то дозу облучения на очаг опухоли увеличивают (в этом случае у специалистов принят термин "буст", то есть дополнительное прицельное облучение). Если во время операции опухоль разорвалась (лопнула), то необходимо облучить всю брюшную полость. В зависимости от результатов гистологического анализа доза облучения составляет от 20 до 30 Гр. У тех детей, у которых после предоперационного курса химиотерапии и операции ещё остаются метастазы в лёгких, дополнительно облучают грудную полость. Если опухоль двусторонняя, сохранена часть почки и у ребёнка нефробластома средней степени злокачественности, то дозу облучения могут снизить (меньше 12 Гр), чтобы почка могла продолжать работать максимально долгое время.
По каким протоколам и лечебным регистрам лечат детей?
В крупных онкологических центрах детей и подростков с опухолью Вильмса лечат по стандартизированным протоколам. Цель этих протоколов - улучшать долговременную выживаемость заболевших и одновременно снижать осложнения и отдалённые последствия после лечения на организм ребёнка. В Германии такие протоколы, программы лечения, называются исследования оптимизации терапии.
В августе 2011 года в немецкоязычных странах завершил свою работу многолетний протокол (исследование оптимизации терапии), в котором работало примерно 100 детских клиник из Германии, Австрии и Швейцарии - SIOP 2001/GPOH. Исследовательским протоколом руководила центральная исследовательская группа по изучению нефробластомы немецкого общества детской онкологии и гематологии GPOH. Этот протокол являлся частью международного исследовательского протокола по лечению нефробластом международного общества детской онкологии SIOP (International Society of Pediatric Oncology).
За прошедшее время по результатам исследовательских протоколов в отдельных странах и международных исследовательских протоколов разработали новый протокол SIOP по лечению опухолей почек у детей и подростков . Он называется UMBRELLA SIOP-RTGS 2016. Протокол начал набирать новых пациентов в некоторых европейских странах в 2019 г., в Германии (в некоторых регионах) он стартовал в конце 2021 г. Прежде чем все клиники Германии перейдут на новый протокол, детей с опухолью Вильмса продолжают лечить по рекомендациями лечебного регистра, то есть по тем разработкам, которые доказали свою эффективность в последнем протоколе. Центральный исследовательский офис протокола и лечебного регистра работает в университетской клинике города Гомбург в федеральной земле Саар (руководитель протокола - профессор, доктор медицины Норберт Граф).
Для детей с нефробластомой, которая уже дала метастазы, в 2022 г. стартовал новый рандомизированный исследовательский протокол RANDOMET 2017. В нём исследуется, является ли предоперационный курс химиотерапии из комбинации препаратов винкристин, карбоплатин и этопозид настолько же эффективным, как предоперационная стандартная химиотерапия с препаратами винкристин, актиномицин и доксорубицин. Цель - снизить для пациентов с метастазированной болезнью кардиотоксичность, которую даёт препарат доксорубицин (т.е. побочное действие препарата доксорубицин на сердце) и одновременно не снижать показатели эффективности лечения.
Лечебный регистр: особенности работы. Дети, которые не лечатся по действующему исследовательскому протоколу (например, если на момент болезни старый протокол закрылся, а новый пока не открылся; или если заболевший не подходит под критерии, которые являются обязательными для приёма в действующий протокол), проходят через лечебные регистры. Лечебные регистры создаются и работают для того, чтобы консультировать всех больных с позиций современных научных разработок. Также чтобы обеспечить высокое качество лечения исследовательская группа конкретного протокола, как правило, разрабатывает подробные терапевтические рекомендации. И когда к ним обращаются лечащие врачи, они их консультируют при выборе оптимальной терапии для каждого конкретного ребёнка.
Какие шансы вылечиться от опухоли Вильмса?
У детей и подростков очень хорошие шансы вылечиться от опухоли Вильмса. Этого удалось достичь благодаря современным подходам в диагностике и введению комбинированного лечения по стандартам. Сегодня от нефробластомы вылечивают более 90% заболевших.
У каждого конкретного пациента прогноз болезни зависит в первую очередь от того, каким конкретным вариантом опухоли Вильмса он заболел и насколько болезнь успела разойтись по организму к моменту диагноза (стадия заболевания). Как правило, чем менее злокачественной является сама опухоль и чем раньше поставили диагноз, тем шансы выздороветь выше. Так у детей с опухолью без метастазов, с низкой или промежуточной степенью злокачественности, статистика выживаемости (результаты лечения) составляет выше 90%. В то время как опухоли высокой степени злокачественности имеют значительно менее благоприятный прогноз. У детей с двусторонней нефробластомой с неблагоприятным молекулярным профилем опухоли, или у детей с рецидивом болезни показатели эффективности лечения обычно ниже 90%.
Тем не менее при определённых условиях у детей на поздних стадиях болезни могут быть хорошие шансы на выздоровление. Если у ребёнка отдалённые метастазы (IV стадия болезни), то прогноз прежде всего зависит от того, насколько хорошо опухоль отвечает на химиотерапию [химиотерапия]. Если предоперационный курс химиотерапии и результаты операции позволяют полностью уничтожить опухоль, то показатели выживаемости выше 80%.
Необходимое замечание: когда мы называем проценты выздоровевших детей, это значит, что мы даём только точную статистику по этой форме рака у детей. Но никакая статистика не может предсказать, выздоровеет конкретный ребёнок, или нет. Мы рекомендуем спросить у ваших лечащих специалистов, как они оценивают с точки зрения прогноза тот вариант болезни, который нашли у Вашего ребёнка.
Список литературы: 
- Erdmann F, Kaatsch P, Grabow D, Spix C: German Childhood Cancer Registry - Annual Report 2019 (1980-2018). Institute of Medical Biostatistics, Epidemiology and Informatics (IMBEI) at the University Medical Center of the Johannes Gutenberg University Mainz 2020 [URI: https://www.kinderkrebsregister.de/ typo3temp/ secure_downloads/ 42507/ 0/ 1c5976c2ab8af5b6b388149df7182582a4cd6a39/ Buch_DKKR_Jahresbericht_2019_komplett.pdf]
- Furtwängler R, Graf N: Nierentumoren, in: Niemeyer C, Eggert A (Hrsg.): Pädiatrische Hämatologie und Onkologie. Springer-Verlag GmbH GDeutschland 2006, 2018 2. vollständig überarbeitete Auflage 2018, 441 [ISBN: 978-3-662-43685-1]
- Graf N: Nephroblastom (Wilms-Tumor). S1-Leitlinie 025/004 AWMF online 2016 [URI: https://www.awmf.org/ uploads/ tx_szleitlinien/ 025-004l_S1_Nephroblastom_Wilms-Tumor_2016-06-abgelaufen.pdf]
- Dome JS, Graf N, Geller JI, Fernandez CV, Mullen EA, Spreafico F, Van den Heuvel-Eibrink M, Pritchard-Jones K: Advances in Wilms Tumor Treatment and Biology: Progress Through International Collaboration. Journal of clinical oncology : official journal of the American Society of Clinical Oncology 2015 Sep 20; 33: 2999 [PMID: 26304882]
- Szavay P, Fuchs J, Leuschner I, Selle B, Graf N: Nierentumoren, in: Fuchs J (Hrsg.): Solide Tumoren im Kindesalter, Grundlagen – Diagnostik – Therapie. Schauttauer GmbH 2012, 111 [ISBN: 978-3-7945-2786-1]

 Опухоль Вильмса - краткая информация (Wilms-Tumor) (346KB)
Опухоль Вильмса - краткая информация (Wilms-Tumor) (346KB)